Usted está aquí
Artículo

Caso clínico: paciente con dispositivo de Membrana de Oxigenación Extracorpórea tras un trasplante cardíaco.
Enferm. anest.-reanim. ter. dolor (Internet) Vol.1 nº1 2016 / ISSN: 2529-9670
Autor: Cobo E.*, Biot C.*, Fortea E.*, Pérez E.*, Salinas G.*, Bartolomé C.*.
*Enfermeras de la Unidad de Reanimación del Hospital Universitario y Politécnico La Fe de Valencia
RESUMEN
Se presenta el caso clínico de un paciente que ingresa en nuestra Unidad de Reanimación tras un trasplante cardíaco, portador de un dispositivo ECMO, y al que se le aplica un plan de cuidados individualizado basado en la taxonomía NANDA, NOC, NIC. El objetivo consiste en elaborar un plan de cuidados que permita identificar necesidades, proporcionar una asistencia adecuada y prever las posibles complicaciones que puedan aparecer en un paciente con estas características. La aplicación de unos cuidados eficaces permitió el alta médica del paciente a los doce días de su estancia. Palabras clave: ECMO, trasplante cardíaco, shock cardiogénico, anticoagulación, diagnósticos NANDA.
ABSTRACT
The clinical case of an ECMO-carrying patient admitted to our ICU following a heart transplant is presented, with the application of a personalized plan of care based on the NANDA, NIC, and NOC taxonomies. The aim is to develop a care plan which will help identify needs, provide suitable assistance, and anticipate possible complications that may arise in a patient with these characteristics. The application of effective care made it possible for the patient to be discharged twelve days after his admission. Keywords: ECMO, heart transplant, cardiogenic shock, anticoagulation, NANDA diagnoses.
INTRODUCCION
El ECMO (membrana de oxigenación extracorpórea) es un sistema de asistencia circulatoria temporal que proporciona apoyo hemodinámico y respiratorio. El ECMO arterio-venoso consta de un circuito de dos cánulas, venosa y arterial. A través de la cánula venosa, se extrae la sangre desoxigenada del paciente pasando por la bomba centrífuga que impulsa la sangre hacia el oxigenador donde se realiza el intercambio de gases. La sangre oxigenada vuelve al paciente a través de la cánula arterial1.
Está indicado en situaciones de shock cardiogénico y/o insuficiencia respiratoria que no responden al tratamiento convencional, bien como puente a la recuperación, a otro dispositivo de asistencia ventricular, o bien como puente al trasplante cardíaco, siendo esta última alternativa la que se refleja en el caso clínico que se expondrá con posterioridad.
Existen dos tipos de dispositivo ECMO, el arterio-venoso que está indicado en el shock cardiogénico refractario a terapia inotrópica, y el veno-venoso, de colocación recomendada en situaciones de insuficiencia respiratoria en ausencia de shock. Se utilizará uno u otro dependiendo de la situación clínica y del deterioro hemodinámico.
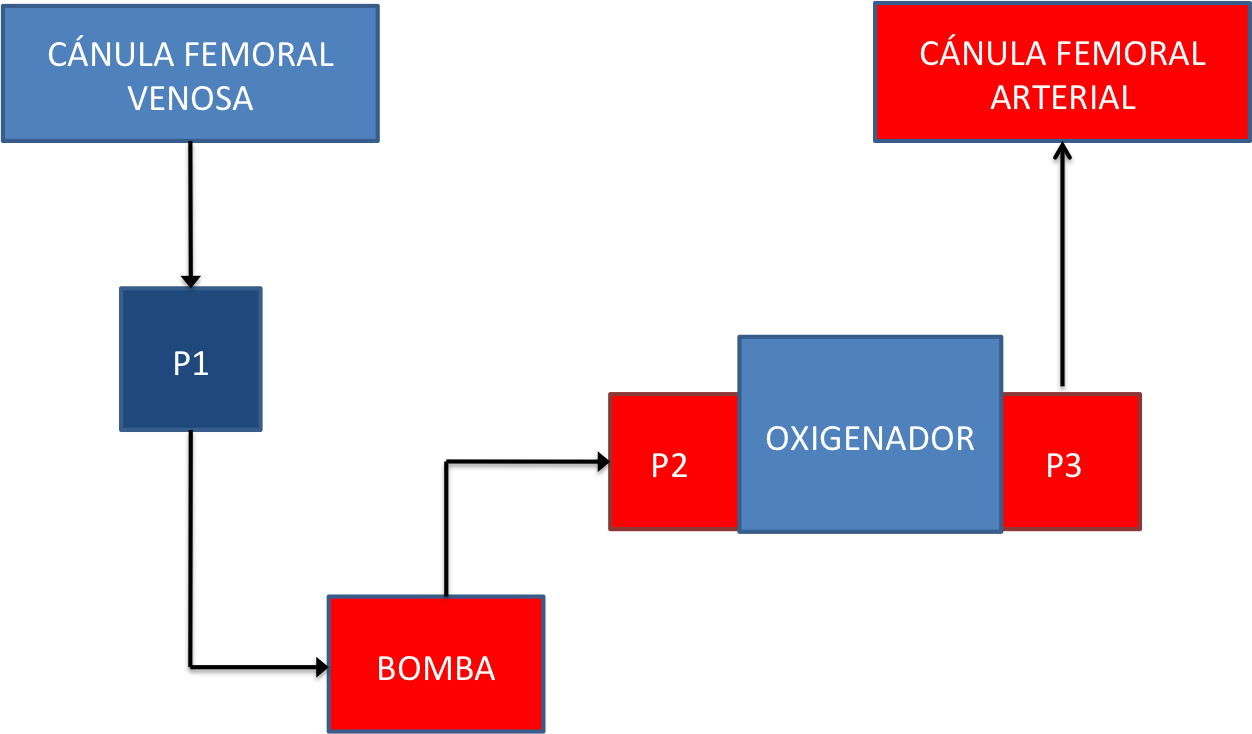
Gráfico1: Componentes del circuito ECMO arterio-venoso
Otra parte importante del dispositivo es la consola, encargada del control hemodinámico del sistema. Monitoriza potencia, flujo, saturación venosa, hemoglobina, hematocrito, temperatura del circuito y las siguientes presiones:
- P1: línea venosa prebomba. Valor negativo por la fuerza de succión de la sangre que realiza. Nos informa de la precarga del circuito. Si es muy negativa puede indicar la presencia de un trombo o acodamiento, o bien la necesidad de aumentar la volemia.
- P2: arterial postbomba. Preoxigenador. Valor positivo. Si está elevada indica la presencia de un trombo en el oxigenador o que la cánula esté acodada.
- P3: postoxigenador. Valor positivo. Si está demasiado elevada significa que puede existir un acodamiento de la cánula arterial o una obstrucción a la entrada arterial dificultando la eyección de la sangre hacia el paciente.
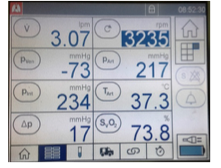
Gráfico 2: Consola
La Enfermería juega un papel fundamental en el control del dispositivo para prever e informar de posibles complicaciones.
A continuación, analizamos el caso clínico de un paciente con miocardiopatía dilatada sometido a terapia ECMO arterio-venoso tras shock cardiogénico refractario a terapia inotrópica, entrando en código 0 para trasplante cardíaco.
OBJETIVO
Objetivo principal: Identificar las necesidades de nuestro paciente y elaborar un plan de cuidados individualizado que proporcione una asistencia integral y ajustada a la situación cínica del paciente.
Objetivos específicos:
- Aplicar el plan de cuidados de Enfermería indicado para un paciente sometido a trasplante cardíaco.
- Conocer el dispositivo ECMO y aprender su funcionamiento y manejo, para el control óptimo del estado del paciente y la detección precoz de complicaciones potenciales.
OBSERVACION CLÍNICA
Paciente varón de 61 años que ingresa en la Unidad de Reanimación tras trasplante cardíaco. Estuvo ingresado durante 8 días en la Unidad de Cuidados Intensivos con terapia ECMO como puente al trasplante. En el postoperatorio inmediato durante su estancia en Reanimación, precisó 3 días más de terapia ECMO por inestabilidad hemodinámica, debido a una disfunción del ventrículo derecho que originó una disfunción primaria del injerto.
Ingresa en nuestra unidad bajo efectos de anestesia general, sedoanalgesiado, con terapia inotrópica, vía central de alto flujo yugular derecha de triple luz, 2 vías periféricas, catéter arterial radial derecho, sonda vesical, un tubo de drenaje pericárdico (-10 mmHg) y drenaje pleural conectados a aspiración (-40 mmHg) y 4 cables (2 auriculares y 2 ventriculares) conectados a marcapasos externo.
Portador de ECMO canulado por vena y arteria femoral y esternotomía abierta con packing (taponamiento de la cavidad torácica mediante compresas realizado para contener una hemorragia).
El paciente estuvo en la unidad de Reanimación un total de 12 días, se mantuvo sedoanalgesiado durante los 3 días posteriores al trasplante cardíaco, período en el que también fue portador del dispositivo ECMO. Además, durante las primeras 24 horas de su estancia, se sometió a una reintervención quirúrgica de urgencia para revisión de punto sangrante y posterior retirada de packing. Durante este período el contacto con la familia en los tiempos establecidos, se centró en proporcionar información sobre su estado, al tiempo que se mantenía una actitud de escucha activa y receptiva a las necesidades emocionales de la familia, prestando apoyo y acompañamiento durante todo el proceso. Tras la extubación, que se realizó al cuarto día de su estancia en la unidad, el paciente presentó un nivel de conciencia reducido, con tendencia a la obnubilación, al sueño y en ocasiones incluso, estuporoso. En estas circunstancias, la comunicación de Enfermería con el paciente y la colaboración del mismo en la aplicación de los cuidados –por ejemplo, la realización de fisioterapia respiratoria- se vio comprometida, al tiempo que la comunicación del paciente con su familia no resultaba satisfactoria. La actuación de Enfermería se enfocó en varios aspectos como son: el manejo del paciente desorientado y con nivel de conciencia bajo; la reducción del estrés presente en los familiares ante una comunicación ineficaz con el paciente; y la aplicación de cuidados generales de Enfermería, y más concretamente, de las medidas farmacológicas pautadas -perfusión de Flumazenil- para mejorar el nivel de conciencia del paciente. Con estas intervenciones el paciente experimenta una mejoría neurológica que se traduce en un mayor nivel de conciencia y mayor colaboración en su proceso de cuidados, además presentar una comunicación eficaz con su entorno. En estas circunstancias de estabilidad clínica en todos los aspectos, se produce el alta de nuestra unidad de Reanimación tras 12 días de estancia.
Como antecedentes destacamos:
- Dislipemia
- Miocardiopatía dilatada
- ICTUS sin secuelas que precisó fibrinolisis
- Implantación de desfibrilador interno por taquicardia ventricular, por lo que está anticoagulado.
Plan de cuidados
El proceso enfermero es el proceso básico de trabajo que nos permite actuar con método, adaptándonos a cada sujeto generando una información básica para la continuidad de los cuidados y la investigación en enfermería.
Para llevar a cabo este plan de cuidados nos planteamos significados conceptuales y las interrelaciones de expertez, pericia, experiencia e inteligencia2. Este plan de cuidados se ha elaborado según el modelo de V. Henderson en razón a las necesidades detectadas en el paciente y realizado en tres niveles de intervención: como sustituta, como ayuda o como compañera. El modelo enfermero desde el proceso de cuidados ofrece cuidados básicos, independencia, dependencia, autonomía, autonomía asistida, manifestaciones de independencia y manifestaciones de dependencia.
Estandarizamos los cuidados utilizando las interrelaciones entre los NNN (NANDA, NIC, NOC)
En nuestra valoración, destacamos la necesidad de aplicar un plan de cuidados personalizado y centrado en el paciente desde una doble perspectiva, por un lado como paciente sometido a trasplante cardíaco y por otro, por ser portador del dispositivo ECMO. Debido a la complejidad tecnológica del paciente se han priorizado diagnósticos, objetivos e intervenciones relacionados con problemas de colaboración y derivados específicamente del ECMO .
Dentro del extenso plan de cuidados que requiere nuestro caso destacamos los siguientes diagnósticos:
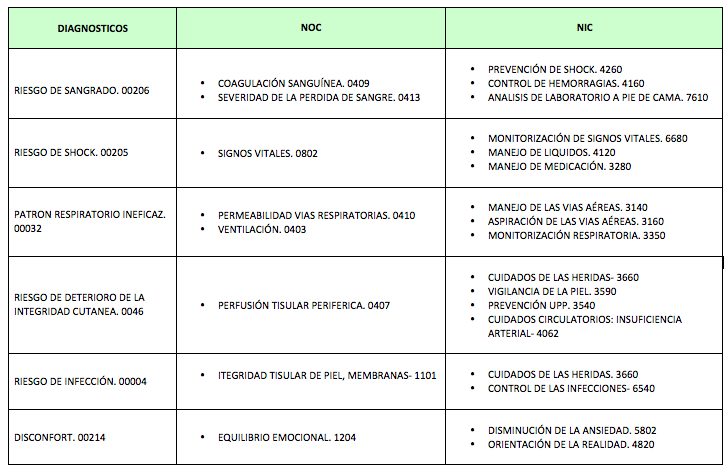
Riesgo de sangrado (00206): riesgo de disminución de volumen de sangre que puede comprometer la salud.
NOC:
- Coagulación sanguínea (0409)
- Severidad de la pérdida de sangre (0413)
NIC:
- Prevención del shock (4260)
- Control de hemorragias (4160)
- Análisis de laboratorio a pie de cama (7610)
El paciente ingresó en la Unidad de Reanimación tras someterse a un trasplante cardíaco y después de un ingreso de 10 días en UCI, de los cuales 8 fue portador de ECMO. Todo ello llevó al desarrollo de una coagulopatía previa al trasplante, evidenciándose una trombopenia que es secundaria al mantenimiento del dispositivo ECMO. A su llegada de quirófano presentó sangrado abundante por drenajes tanto pleural como pericárdico.
La alteración en la hemostasia por la coagulopatía referida impidió el cierre de la esternotomía, fue necesaria la colocación de un packing y, con posterioridad, tuvo que someterse a una reintervención quirúrgica para la revisión del sangrado y la retirada del mismo.
Además, el paciente requirió ser politransfundido como tratamiento a la alteración hemostática.
Las cifras de tiempo de coagulación activado (ACT) al ingreso fueron entre 130 y 150 segundos.
Debido a la alteración de los valores de hemostasia, la terapia de anticoagulación con perfusión continua de Heparina, utilizada para el mantenimiento del dispositivo ECMO, sólo se utilizó durante 24 horas.
Las intervenciones se centrarán en la vigilancia estrecha de cualquier signo de sangrado, tanto a nivel de constantes vitales como pérdidas sanguíneas visibles, ya sea en la esternotomía (packing), cánulas y puntos de inserción de catéteres, o en los drenajes pleural y pericárdico. Además de realizar controles seriados del parámetro ACT, tromboelastogramas, hemostasia, etc.3
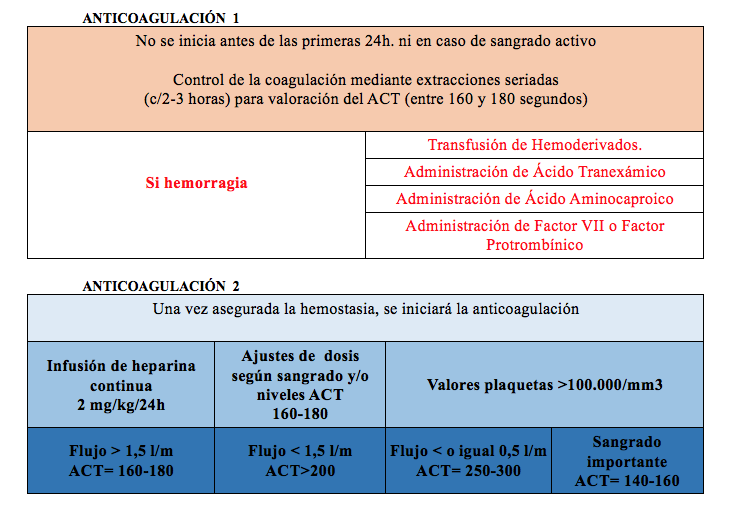
Gráfico 3: Tablas de anticoagulación
Riesgo de shock (00205): Riesgo de aporte sanguíneo inadecuado a los tejidos corporales que puede conducir a una disfunción celular que constituye una amenaza para la vida.
NOC:
- Signos vitales (0802)
NIC:
- Monitorización de signos vitales (6680)
- Manejo de líquidos (4120)
- Manejo de medicación (2380)
La inestabilidad hemodinámica del paciente provocada por una disfunción primaria del injerto (fracaso temprano de la función sistólica del corazón recién implantado), obligó a mantener el dispositivo ECMO durante los 4 días posteriores al trasplante cardíaco. Además de la asistencia descrita, precisó la administración de terapia inotrópica, expansores del plasma y hemoderivados para mantener la volemia.
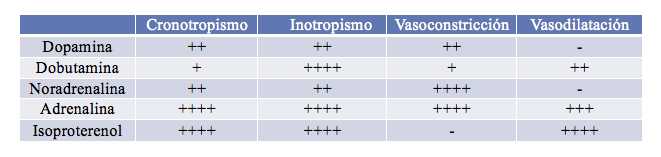
Gráfico 4: Fármacos inotrópicos.4
El paciente sometido a trasplante cardíaco, por protocolo, precisa de inicio de Isoproterenol inmediato para mantener una frecuencia cardíaca adecuada, ya que la pérdida de la regulación autónoma simpática le depriva de la respuesta refleja taquicardizante para mantener el gasto cardíaco ante situaciones de hipovolemia, vasodilatación periférica o aumento de las demandas metabólicas5.
Patrón respiratorio ineficaz (00032): la inspiración o espiración no proporciona una ventilación adecuada.
NOC:
- Permeabilidad de las vías respiratorias (0410)
- Ventilación (0403)
NIC:
- Manejo de las vías aéreas (3140)
- Aspiración de las vías aéreas (3160)
- Monitorización respiratoria (3350)
En nuestro caso, debido a la inestabilidad hemodinámica del paciente y para un mejor ajuste del paciente al dispositivo, se mantuvo la sedación y relajación del paciente durante 4 días. Esta circunstancia exige una ventilación externa mediante intubación del paciente para garantizar la correcta oxigenación del mismo. El control de parámetros respiratorios del ECMO y la monitorización respiratoria del paciente, así como el mantenimiento de la permeabilidad de la vía aérea mediante la aspiración de secreciones, son prácticas que contribuyen a asegurar el adecuado intercambio gaseoso, reflejado en el correcto ajuste del control gasométrico periódico a los valores deseables.
La extubación del paciente se realizó al quinto día del trasplante cardíaco, surgiendo complicaciones respiratorias relacionadas con la sedación prolongada (12 días sometido a ventilación mecánica, sedoanalgesiado y relajado) y la miopatía propiciada por el encamamiento. Presentó un tórpido despertar con tendencia a la somnolencia y dificultad para la expulsión de secreciones, razones que obligaron a la aspiración de las mismas utilizando cánula Guedel y a la asistencia con ventilación mecánica no invasiva (VMNI) durante dos días, hasta lograr una oxigenación eficaz y valores gasométricos en rango deseado.
Riesgo de deterioro de la integridad cutánea (0046): alteración de la epidermis, la dermis o ambas.
NOC:
- Perfusión tisular periférica (0407)
NIC:
- Cuidados de las heridas (3660)
- Vigilancia de la piel (3590)
- Prevención UPP (3540)
- Cuidados circulatorios: insuficiencia arterial (4062)
La dificultad en el manejo de este tipo de pacientes, bien por inestabilidad, bien por la existencia de múltiples conexiones e impedimentos físicos, se ve agravada por la existencia de puntos de presión añadidos a los que consideramos más habituales. Es decir, a los puntos de apoyo propios de la posición de decúbito supino, hemos de añadir las zonas de presión de las cánulas.
Las actuaciones se centrarán en garantizar un correcto aislamiento y una adecuada amortiguación, por un lado, mediante colchones antiescaras y por otro, utilizando parches protectores en las zonas de presión.
En nuestro caso, apareció una úlcera por presión grado I en sacro. En cuanto la hemodinámica lo permitió, al paciente se le realizaron cambios posturales y sedestación, por lo que tuvo una resolución positiva al alta ingresando en sala con piel íntegra.
La canulación femoral requiere la realización de un by-pass arterial para garantizar la perfusión del miembro inferior canulado. Nuestra intervención irá encaminada a la vigilancia de coloración, temperatura y pulsos arteriales de ambos miembros para detectar posibles complicaciones6.
Riesgo de infección (00004): aumento del riesgo de ser invadido por microorganismos patógenos.
NOC:
- Integridad tisular de piel, membranas (1101)
NIC:
- Cuidados de las heridas (3660)
- Control de las infecciones (6540)
La aparición de infecciones complica el pronóstico del paciente y más en un paciente inmunodeprimido, de forma que resulta necesaria la vigilancia de signos, el control de heridas y puntos de inserción, junto con la administración de la correcta antibioterapia prescrita y el adecuado manejo de la asepsia en las técnicas que así lo requieran.
Además, la introducción del tratamiento inmunosupresor requiere la extracción de analíticas diarias para el control de los niveles del fármaco, lo que permite el ajuste a dosis terapéuticas y la estrecha vigilancia de la función renal.
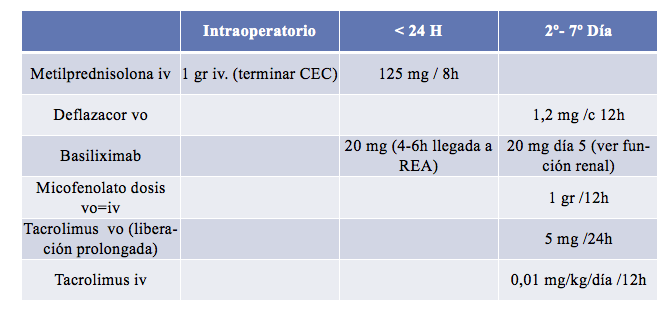
Gráfico 5: Protocolo de inmunosupresión del trasplante cardíaco7.
Disconfort (00214): percepción de falta de tranquilidad, alivio y trascendencia en las dimensiones físicas, psicoespiritual, ambiental y social.
NOC:
- Equilibrio emocional (1204)
NIC:
- Disminución de la ansiedad (5802)
- Orientación de la realidad (4820)
El paciente estuvo ingresado en unidades de cuidados críticos un total de 22 días (10 días en UCI y 12 en Reanimación), de los cuales permaneció en estado de sedación 14 días. Uno de los objetivos principales de los profesionales de Enfermería es proporcionar apoyo psicológico y acompañamiento al paciente en el momento del despertar, ya que son habituales episodios de desorientación, estrés y angustia ante el desconocimiento de su situación vital. Es fundamental ubicar al paciente en el espacio, tiempo y persona, explicarle qué le ha ocurrido e informarle de que su familia es conocedora de todo el proceso y han podido visitarle durante su estancia. Con nuestro apoyo, atención y cuidados, logramos reducir la ansiedad que le genera la incertidumbre, tranquilizarle y una mayor colaboración del paciente en su propio proceso de recuperación.
DISCUSION
El ECMO es una técnica fiable y eficaz para el manejo del shock postcardiotomía como puente al trasplante.
Es globalmente aceptado mantener la terapia ECMO las primeras 48 horas postimplante cardíaco, hasta la plena recuperación del injerto. El tratamiento habitual para la Disfunción Primaria del Injerto (DPI) es refractario, lo que obliga a la colocación del dispositivo como puente a la recuperación o al retrasplante.
Los profesionales de Enfermería han de elaborar protocolos que permitan unificar criterios, trabajar en equipo y mejorar resultados. Es fundamental una adecuada colaboración y una comunicación fluida entre todos los miembros del equipo multidisciplinar que atienden a un paciente de estas características. La finalidad que se persigue consiste en una adecuada planificación de los cuidados, desde una perspectiva profesional y actualizada, que permita mejorar la calidad asistencial hacia este tipo de pacientes. Dentro del equipo asistencial, el personal de Enfermería juega un papel de importancia capital durante el postoperatorio inmediato del paciente sometido a trasplante cardíaco y portador de dispositivo ECMO.
En el caso concreto que se expone, la colocación del dispositivo ECMO y su mantenimiento antes y después del trasplante cardíaco, unido a la aplicación rigurosa de un plan de cuidados de Enfermería basado en la planificación de unos objetivos (NOC) y en la realización de intervenciones concretas (NIC), permitió el abordaje de los cuidados esenciales, la resolución de las complicaciones y la mejora progresiva del paciente originando el alta de nuestra unidad.
BIBLIOGRAFIA
- Torregrosa S, Fuset MP, Castelló A, Mata D, Heredia T, Bel A et al. Oxigenación de membrana extracorpórea para soporte cardíaco o respiratorio en adultos. Cir Cardiov. 2009; 16 (02): 163-77.
- Luis MT. Los diagnósticos enfermeros. Elsevier. 2008.
- Buisán Garrido F, Herrrero Gento E, Ruíz López N, Páez Hospital M. Manual de cuidados críticos postquirúrgicos: pautas de actuación clínica. Madrid: Arán Ediciones; 2006.
- Esteban De la Torre A, Martín Arribas C. Manual de Cuidados intensivos para Enfermería. 3ª ed. Barcelona: Springer-Verlag Ibérica; 2000.
- Renart I, Olmedo A, Galán J, Aragón S. Manejo y cuidados postoperatorios en el trasplante cardíaco y pulmonar. En: Gallego JM, Soliveres J. Cuidados críticos postquirúrgicos. Valencia: Consejo de Enfermería de la Comunidad Valenciana (CECOVA); 2003. P. 173-82.
- AlfredHealth. ECMO Guideline [monografía en internet]. Melbourne: AlfredHealth, 2015 [acceso 15 de febrero de 2016]. www.alfredicu.org.au/assets/Documents/ICUGuidelines/ECMO/ECMOGuideline.pdf
- Ellman PI, Maxey TS, Kron IL. Cirugía cardíaca convencional frente al trasplante de corazón. En: Montero Benzo R, Vicente Guillén R. Tratado de trasplantes de órganos. Tomo I. Madrid: Arán Publicaciones Médicas; 2006. P. 291-00.
