Usted está aquí
Artículo

Trabajo original: Efectividad del checklist quirúrgico infantil frente al checklist de la OMS en población pediátrica
Enferm. anest.-reanim. ter. dolor (Internet) Vol.2 nº1 2017 / ISSN: 2529-9670
Autor: Martín Hernández, I.*; Oliver Basterrechea, R.*; Mazón Vallejo, N.*; González Serrano, C*
*Quirófano Infantil. Hospital Universitario Donostia. San Sebastián. Gipuzkoa. España).
Contacto: ikermartinh@hotmail.com
RESUMEN
Introducción y objetivos: En el año 2009 la Organización Mundial de la Salud (OMS), publica el “Manual de Aplicación de la Lista OMS de Verificación de la Seguridad de la Cirugía”, comenzando su implantación en los hospitales de todo el mundo. Los objetivos son crear un checklist infantil y demostrar que detecta mayor número de riesgos potenciales que el genérico de la OMS en la población pediátrica. Método: Estudio observacional de cohortes prospectivo. Muestra de 103 pacientes de entre 3 meses y 15 años de edad. Se completa un cuestionario con 7 preguntas divididas en dos partes: 1ª Preguntas no reflejadas en el checklist de la OMS (movilidad dentaria, toma de medicación habitual y síntomas respiratorios en los últimos 15 días) 2ª Preguntas realizadas dentro del quirófano en el checklist de la OMS (capacidad o no de confirmar por parte del paciente su identidad, el sitio quirúrgico, el procedimiento y si tiene alergias). Resultados: El checklist de la OMS no detectaría alguno de los riesgos potenciales tenidos en cuenta en el checklist infantil en el 80,58% (n=83) de los casos. Los resultados muestran que el paciente quirúrgico pediátrico, por sus características, posee riesgos potenciales diferentes a la población adulta y que no quedan debidamente detectados en el checklist genérico utilizado por la OMS. Para evitar esto, se deben añadir nuevos ítems al checklist de la OMS y otros que se realizan antes de la inducción anestésica dentro del quirófano deberían realizarse fuera de él y en presencia de los padres. Conclusiones: La modificación y adaptación de los checklist a la población pediátrica puede evitar exponer a estos pacientes a riesgos innecesarios. Palabras clave (MeSH/DeSC): Checklist, OMS, seguridad, pediatría, quirófano
ABSTRACT
Introduction and objective: . In 2009 the World Health Organization publishes the “Implementation manual WHO surgical safety checklist 2009: safe surgery saves lives”. Following this guidelines our objetive is to create a specific checklist adapted to the pediatric population and to show that is able to detect a number of potential risks that the WHO checklist doesn´t. Method: prospective observational cohort study. Number of patients 103 aged from 3 to 15 years old. We created a checklist with 7 questions divided in two groups. Group one: questions not mentioned in the WHO checklist (presence of loose teeth, daily medication intake and respiratory symptoms during the previous 15 days). Group two: questions belonging to the WHO checklist (patient is able to confirm his identity, patient is able to confirm surgical site, patient is able to confirm the kind of surgery and patient is able to declare/deny any alergy). According to the chronological order of action in the preoperative process. Results: The WHO checklist would not detect some of the specific risks of the pediatric population in 80.58% (n=83) of the cases. The results show that the pediatric surgical population due to its characteristics is exposed to potential risks that are not considered in the generic checklist. To improve this, always following the directions of the WHO, the checklists must be adapted, in this case adding new questions to the generic one, or making some of the questions directly to the parents out of the operating theatre. Conclusions: . To adapt the WHO checklist to the pediatric population by adding or modifying the place where the questions are made, might diminish the surgical risks on pediatric population. Key Words: Checklist, WHO, safety, pediatric, operating theatre.
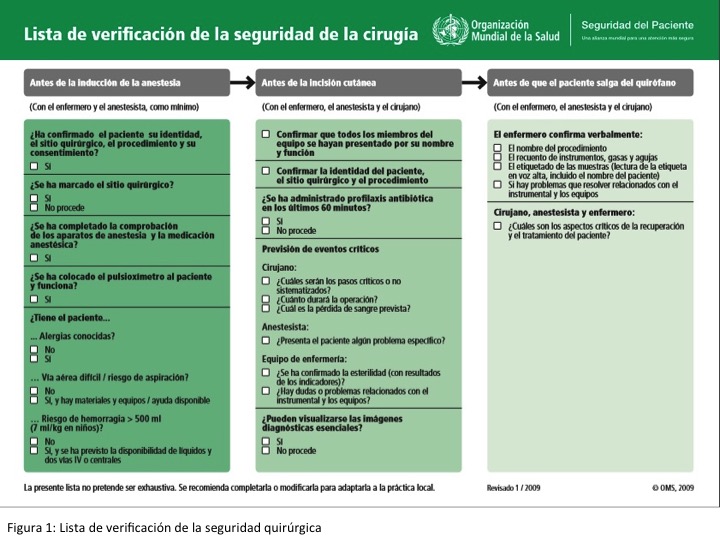
INTRODUCCION
En el año 2009 la Organización Mundial de la Salud (OMS), a raíz del programa “La Cirugía Segura Salva Vidas”, publica el “Manual de Aplicación de la Lista OMS de Verificación de la Seguridad de la Cirugía” (figura 1), comenzando su implantación en los hospitales de todo el mundo. Su objetivo es reducir el número de defunciones quirúrgicas, abordando importantes cuestiones en el ámbito de la seguridad como las inadecuadas prácticas de seguridad anestésicas, las infecciones quirúrgicas evitables y la escasa comunicación entre los miembros del equipo quirúrgico. Según la OMS, se ha comprobado que estos son problemas habituales, que comportan riesgo mortal y podrían evitarse en todos los países y entornos. En dicho manual, en el apartado “notas adicionales”, se indica que “la lista de verificación debe modificarse para tener en cuenta las diferencias entre los centros sanitarios con respecto a sus procesos, la cultura de quirófano y el grado de familiaridad de los miembros del equipo entre sí” 1.
OBJETIVO
Objetivo general: Elaborar un Plan de Cuidados para abordar el manejo de la ansiedad Los objetivos generales de este estudio son: crear un checklist quirúrgico adaptado a la población infantil y comprobar su efectividad frente al checklist de la OMS en la población pediátrica.
Los objetivos específicos son: comprobar que el checklist infantil detecta riesgos potenciales de la población pediátrica no tenidos en cuenta en el checklist de la OMS y analizar la eficacia de las preguntas del checklist de la OMS realizadas al paciente pediátrico dentro del quirófano.
METODO
Presentamos un estudio observacional prospectivo. La muestra estuvo conformada por 103 pacientes de entre 3 meses y 15 años intervenidos de forma programada en el Hospital Universitario Donostia de las siguientes especialidades quirúrgicas: cirugía infantil, otorrinolaringología, cirugía maxilofacial, oftalmología, neurocirugía y traumatología.
La recogida de información se llevó a cabo desde el 1 de febrero hasta el 3 de marzo de 2017. Para ello se modificó el checklist de la OMS creando un cuestionario ad hoc (figura 2) en el que se recogen los riesgos potenciales asociados a la población infantil como son: la movilidad dentaria, la toma de medicación habitual (es muy común el tratamiento broncodilatador en la población infantil), síntomas respiratorios en los últimos 15 días y la capacidad o no de confirmar por parte del paciente su identidad, el sitio quirúrgico, el procedimiento quirúrgico y si tiene alergias.

Dicho cuestionario consta de 6 preguntas dicotómicas (respuestas sí y no) y una de respuesta múltiple (sí, no y no procede), y está dividido en 2 partes:
La primera parte se lleva a cabo en la sala de preanestesia antes de la entrada al quirófano, donde se han realizado tres preguntas que han sido contestadas por los padres junto a los niños. Éstas no vienen reflejadas en el checklist de la OMS y han sido incluidas en el checklist infantil (figura 3). Las preguntas son:
- Movilidad dentaria.
- Toma de la medicación habitual (ítem de respuesta múltiple).
- Síntomas respiratorios en los últimos 15 días.
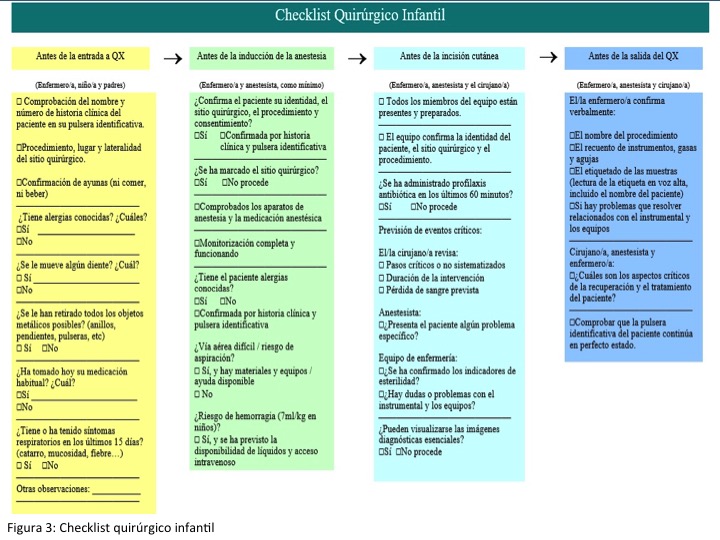
La segunda parte del cuestionario consta de cuatro preguntas que han sido respondidas dentro del quirófano por el niño antes de la inducción anestésica. Las cuatro hacen referencia a preguntas que se realizan en el checklist de la OMS dentro de quirófano, pero que en el checklist infantil se realizan antes de la entrada a quirófano y en presencia de los padres:
- Confirmación por parte del paciente de su identidad.
- Confirmación por parte del paciente del sitio quirúrgico.
- Confirmación por parte del paciente del procedimiento.
- Confirmación por parte del paciente de si padece algún tipo de alergias.
La recogida de datos ha sido realizada por la enfermera o el anestesista de la sala de preanestesia en la primera parte y la enfermera circulante, la enfermera de anestesia o el anestesista dentro del quirófano en la segunda parte.
Para el análisis de datos se empleó el programa SPSS Statistics 17.0, llevando a cabo un análisis descriptivo en el que se obtuvieron las frecuencias y porcentajes de respuestas de cada ítem.
En lo que respecta al aspecto ético del estudio, no van a usarse datos que comprometan la confidencialidad del paciente, y el gabinete de docencia del Hospital Universitario Donostia ha sido informado de nuestra investigación. El cuestionario identifica al profesional que lo realiza, la especialidad, la fecha y ha sido numerado de manera correlativa. Respecto al paciente y a sus padres, el cuestionario es totalmente anónimo, no siendo necesario para el estudio el nombre ni ningún dato demográfico del paciente que pueda identificarlo. Los resultados han sido archivados y guardados en un lugar seguro bajo llave durante el tiempo necesario establecido por Osakidetza-Servicio Vasco de Salud al que solo tienen acceso los investigadores principales.
RESULTADOS
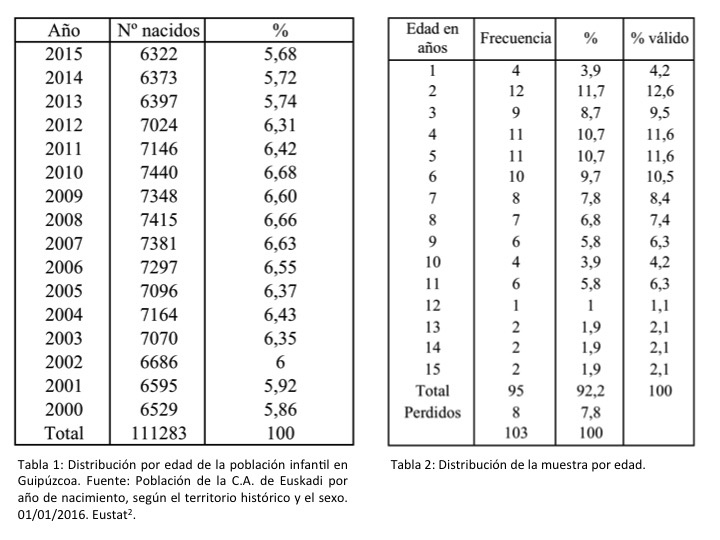
A continuación, presentamos la distribución de la población infantil por edad en la provincia de Guipúzcoa (tabla 1) y la distribución de la muestra por edad (tabla 2):
Respecto al ítem 1 relativo a la movilidad dentaria: En el 23,3% de la muestra se detecta el movimiento de una o más piezas dentales.
En lo que se refiere a la pregunta 2 “toma de medicación habitual”: el 14,56% de los pacientes no tomaron su medicación habitual, tal y como les indicó su anestesista en la consulta prequirúrgica, y el 69,9% no tomaba ninguna medicación habitual.
Respecto a la 3ª cuestión “presencia de síntomas respiratorios en los últimos 15 días”: el 50,49% de los pacientes tenían o habían tenido algún síntoma respiratorio en los 15 días previos a la intervención.
Respecto a las preguntas realizadas dentro del quirófano antes de la inducción anestésica, el paciente no fue capaz de confirmar su identidad en el 24,27% de los casos (el 20,88% de los niños mayores de 2 años y el 7,14% de los mayores de 4 años), el sitio quirúrgico en el 54,37% y el procedimiento en el 66,02%. Además, el 62,14% de los niños fueron incapaces de confirmar si tienen alguna alergia o no.
A continuación, presentamos en forma de tabla las frecuencias y porcentajes de las respuestas a las distintas preguntas formuladas (tablas 3 y 4).
Además, se calcula el porcentaje en el que el checklist de la OMS no detectaría alguno de los riesgos potenciales tenidos en cuenta en el checklist modificado infantil, siendo el 80,58% (n=83) de los casos. Solo en el 5,82% (n=6) el checklist de la OMS da el mismo resultado que el checklist modificado. Se toman como nulos el 13,59% (n=14) de los cuestionarios.
DISCUSION
Desde el año 2011, en nuestro hospital se implementa el checklist de la OMS como un procedimiento para mejorar la seguridad dentro del quirófano. El paciente quirúrgico pediátrico, por sus características sobre todo en edades tempranas (incapacidad para comunicarse, incapacidad para comprender, incapacidad de responder verbalmente ante una situación estresante como es el quirófano en presencia de desconocidos, etc.), posee riesgos potenciales diferentes a la población adulta y que no quedan debidamente detectados en el checklist genérico utilizado por la OMS. Para evitar esto, consideramos que se deben añadir nuevos puntos al checklist de la OMS y que algunas de las cuestiones que habitualmente se realizan antes de la inducción anestésica deberían realizarse fuera de quirófano y en presencia de los padres. A continuación, los analizaremos de forma individual y detallada.
La batería de cuestiones realizada en la primera parte del estudio pretende detectar los riesgos potenciales que no detecta el checklist genérico de la OMS y que pueden dar lugar a complicaciones intra y postoperatorias. Estas preguntas son realizadas fuera de quirófano en presencia de los padres y han sido añadidas al checklist infantil.
Movilidad dentaria: desde los 2 años de edad hasta bien entrada la adolescencia pueden existir piezas dentales móviles, que pueden desprenderse durante la manipulación de la vía aérea con el potencial riesgo de broncoaspiración del diente e irritación de la vía aérea por sangrado o estímulo de la pieza suelta3. Este es un problema bien conocido en las unidades de pediatría y que no se considera en el checklist de la OMS.
Toma de medicación habitual: aunque es extraño que el paciente pediátrico tome tratamiento crónico, un porcentaje alto de la población presenta hiperreactividad bronquial que requiere tratamiento broncodilatador crónico. En nuestro centro, por protocolo, se indica que todo paciente sometido a cirugía con este problema tome sus inhaladores junto con el salbutamol de rescate antes de acudir al hospital la mañana de la intervención quirúrgica. Además, salvo que haya indicación médica en contra, los nebulizadores para el asma deben continuarse hasta la intervención y durante el postoperatorio4. Los problemas de hiperreactividad de la vía aérea pueden ser prevenidos si los pacientes se adhieren al tratamiento tal y como se les indica. En caso de no hacerlo los anestesistas son prevenidos y pueden tomar medidas cuando corresponda adelantándose a los problemas potenciales.
Síntomas respiratorios en los últimos 15 días: las infecciones de la vía aérea superior son frecuentes en los niños, especialmente en invierno. Las complicaciones intraoperatorias durante la anestesia general parecen más comunes si se padece un proceso infeccioso de la vía aérea superior. Las complicaciones más frecuentes son tos, laringoespasmo, broncoespasmo e hipoxemia5. La incidencia de laringoespasmo y broncoespasmo en anestesia pediátrica es de 1,7% y un 0,4% respectivamente; este porcentaje es 10 veces mayor para el broncoespasmo, 5 veces mayor para el laringoespasmo y 7 veces mayor para complicaciones de tipo respiratorio en pacientes diagnosticados de infección respiratoria de vías altas sometidos a anestesia general6. La infección de la vía aérea es una condición tan habitual que en muchos casos se asocia a la “normalidad” y hace que los padres no lo mencionen antes de entrar en el quirófano. El reconocer con antelación que el paciente ha presentado infección de la vía aérea superior permitirá realizar una valoración más exhaustiva del mismo, cara a decidir si se sigue adelante con la intervención o si se han de tomar medidas preventivas para evitar los problemas arriba mencionados.
La batería de preguntas que se corresponde con el segundo bloque, se viene haciendo dentro de quirófano siguiendo las indicaciones de la OMS y la dirección del hospital. Evidentemente, en muchos casos el paciente pediátrico no va a responder bien por su edad, por su estado emocional o porque no entiende la pregunta. Por eso, en el checklist infantil estas preguntas son realizadas antes de la entrada al quirófano y en presencia de los padres, consiguiendo así una doble verificación por parte de los padres y del niño. Aun así, en este estudio repetimos esas mismas preguntas en el quirófano para ver cuántos pacientes eran capaces de responderlas de manera adecuada.
Confirmación de identidad: es posible realizarla sin necesidad de preguntar al paciente ya que todos presentan pulsera identificativa. Según diferentes autores, la edad a la que un niño es capaz de identificarse varía entre los 2 y 4 años de edad7,8. En nuestro estudio se observó que incluso niños mayores de 4 años no fueron capaces de identificarse. La timidez, el ambiente estresante del quirófano, o la ausencia de una referencia parental pueden ser varias de las causas, otras serían retraso psicomotor o la presencia de administración previa de premedicación.
Confirmación de alergias: Se calcula que entre un 15-25% de la población general puede tener algún tipo de reacción con alguna medicación, con sospecha de que pueda tratarse de una reacción alérgica y pudiendo confirmarse una verdadera alergia hasta en la mitad de los casos9. Según la OMS esta pregunta de seguridad debe realizarse antes de la inducción anestésica, dentro del quirófano. En nuestro estudio, hasta los dos años y medio ningún niño ha sido capaz de confirmar si tiene alguna alergia o no. De nuevo esto podría ser evitado al realizar esta pregunta fuera del quirófano en presencia de los padres. En nuestro hospital confirmamos la presencia o ausencia de alergias mediante la hoja de valoración preoperatoria del anestesista.
Confirmación del sitio quirúrgico y procedimiento: En nuestra serie sólo a partir de los 2 años y medio y 3 años respectivamente, algunos niños son capaces de contestar a estas preguntas de manera correcta.
Según nuestros datos, hasta los 9 años ningún niño supo responder correctamente a las cuatro preguntas de su identidad, el sitio quirúrgico, el procedimiento y si tiene alergias o no. Es lógico pensar que para realizar este chequeo de seguridad de manera adecuada en el checklist infantil, estas preguntas se deben realizarse en presencia de los padres fuera de quirófano o al menos antes de la entrada del paciente pediátrico al mismo.
Por último, en base a los resultados extraídos de nuestro estudio, se confirmaría la eficacia de nuestra herramienta a la hora de detectar riesgos potenciales que en la actualidad no se están revelando a través del checklist de la OMS.
CONCLUSIONES
La cultura de seguridad cada vez está más arraigada en el medio hospitalario.
El paciente pediátrico por sus características propias está más expuesto a accidentes evitables. La modificación y adaptación de los checklists puede evitar exponerlos a riesgos innecesarios ya que se contribuye a la seguridad del paciente quirúrgico infantil.
A raíz de los resultados obtenidos en el estudio, se planteará a la dirección del Hospital Universitario Donostia, la posibilidad de modificar el checklist genérico que se está usando en la actualidad por el checklist infantil, más ajustado a los riesgos potenciales de la población pediátrica.
BIBLIOGRAFIA
- OMS: Organización Mundial de la Salud [sede Web]. Ginebra: OMS; 2009 [acceso 25 de abril de 2017]. Manual de Aplicación de la Lista OMS de Verificación de la Seguridad de la Cirugía 2009 [18 paginas]. Disponible en: http://www.who.int/patientsafety/safesurgery/es/
- Eustat: Instituto Vasco de Estadística [base de datos en Internet]. Vitoria: Eustat; 2016 [acceso 7 de mayo de 2017]. Población de la C.A. de Euskadi por año de nacimiento, según el territorio histórico y el sexo (01/01/2016) [aproximadamente 4 pantallas] Disponible aquí.
- Stanley JN, Major MA. Anatomía, fisiología y oclusión dental. 9ª ed. Barcelona: Elsevier España; 2009.
- García P. La alergia en el quirófano. En: Zubeldia JM, Baeza ML, Jáuregui I, Senent CJ. Enfermedades alérgicas de la fundación BBVA. 1ª ed. Bilbao: Editorial Nerea; 2012. p. 311-316
- Litman RS. Pediatric anesthesia: the requisites in anesthesia. 1st ed. Philadelphia: Elsevier Mosby; 2004
- Palomero MA, Sanabria P, Rodríguez E, Goldman L, Nodal A, Díaz C. Repercusión de la infección de vía respiratoria alta en niños sobre la programación quirúrgica en un hospital infantil. Rev. Esp. Anestesiol. Reanim. [revista en Internet] 2017 [citado 14 May 2017]; 52(1):[p. 597-602]. Disponible en: https://sedar.es/vieja/restringido/2005/10/4.pdf
- Twombly E, Fink G. Edades & Etapas: Actividades de aprendizaje para 0-5 años. 1ª ed. Madrid: Narcea Ediciones; 2008
- Murkoff H, Mazel S. Qué se puede esperar el segundo año. 2ª ed. Barcelona: Grupo Planeta; 2016
- Lobera T. ¿Qué es la alergia a los medicamentos? En: Zubeldia JM, Baeza ML, Jáuregui I, Senent CJ. Enfermedades alérgicas de la fundación BBVA. 1ª ed. Bilbao: Editorial Nerea; 2012. p. 283-290
